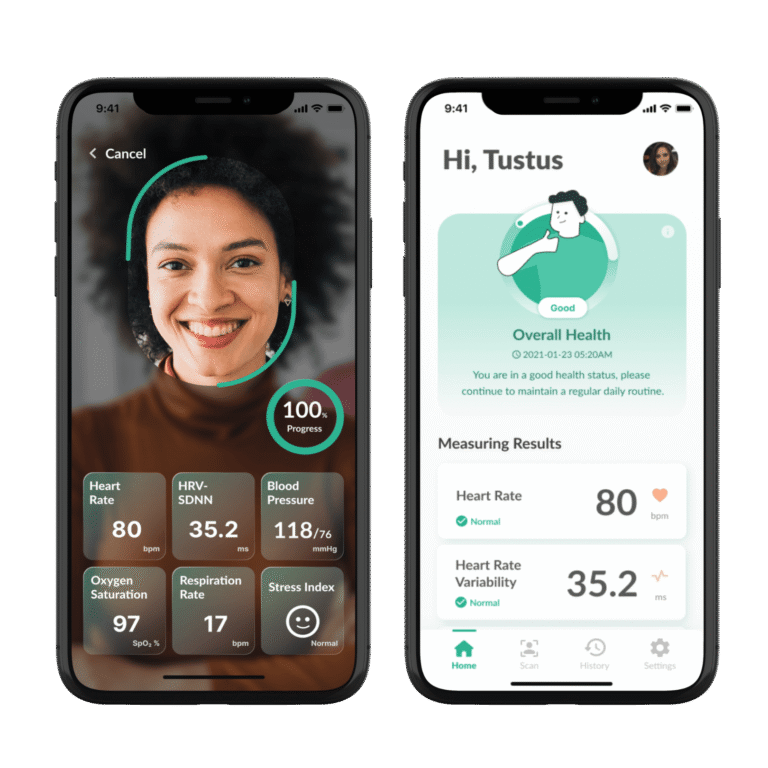
¿Qué son los dispositivos de monitorización remota de pacientes?
Los dispositivos de monitorización remota de pacientes son herramientas digitales de salud que permiten a los profesionales sanitarios recopilar datos fisiológicos de los pacientes en tiempo real o a intervalos regulares, sin necesidad de visitas presenciales. Estos dispositivos desempeñan un papel crucial en el manejo de enfermedades crónicas, como cardiopatías, diabetes y asma. Las aplicaciones de la monitorización remota de pacientes también se han ampliado para abarcar la atención de enfermedades agudas, la oncología, los trastornos del sueño e incluso la monitorización de la salud materna.
A partir de 2025, se utilizará comúnmente una amplia gama de dispositivos de monitorización remota de pacientes, entre los que se incluyen:
- Monitores de presión arterial
- Rastreadores de frecuencia cardíaca
- glucómetros
- Inhaladores inteligentes
- Básculas inteligentes
- Sensores de detección de apnea
- Monitores de salud materna
Si bien algunos de estos dispositivos están integrados en los sistemas hospitalarios, muchos están diseñados para uso doméstico, lo que permite a los pacientes gestionar su salud de forma independiente. La mayoría de los dispositivos RPM pueden transmitir datos fisiológicos sin problemas a plataformas médicas seguras, lo que permite a los profesionales sanitarios evaluar tendencias, detectar anomalías y tomar decisiones clínicas oportunas.
Modos de monitorización en la monitorización de pacientes: modelos manuales, automatizados y BYOD
Las soluciones de monitorización de pacientes abarcan una amplia variedad de dispositivos y modos de funcionamiento. Algunos sistemas requieren que los pacientes inicien manualmente las mediciones, como tomarse la presión arterial cada mañana, mientras que otros permiten un seguimiento continuo y automatizado con transmisión de datos en tiempo real a los profesionales sanitarios. Esta diversidad refleja el diseño flexible y centrado en el paciente de los ecosistemas modernos de monitorización de pacientes.
Además, muchas plataformas ahora admiten el modelo BYOD (traiga su propio dispositivo). Los pacientes pueden usar sus propios teléfonos inteligentes, relojes inteligentes o pulseras de actividad física para recopilar datos de sus constantes vitales y sincronizarlos con los sistemas de salud. Por ejemplo, un cardiólogo puede indicarle a un paciente que descargue una aplicación especializada y la conecte a un sensor de ECG móvil, lo que permite la automonitorización de su ritmo cardíaco desde casa sin necesidad de visitas repetidas a la clínica.
Tendencias de desarrollo futuras y consideraciones regulatorias para dispositivos de monitoreo remoto de pacientes
A medida que la tecnología aplicada a la salud avanza a un ritmo acelerado, la última generación de wearables difumina cada vez más la línea entre la tecnología de consumo y los equipos médicos terapéuticos. Los dispositivos modernos de monitorización remota de pacientes son cada vez más diversos y complejos, con funciones integradas de diagnóstico, tratamiento y comunicación. Esta evolución obliga a los fabricantes de dispositivos a priorizar la validación del rendimiento, los estándares de seguridad y el cumplimiento normativo durante todo el proceso de desarrollo y comercialización de productos.
Según el estudio » El Futuro de las Tecnologías Wearables y la Monitorización Remota en la Atención Médica» , existe una tendencia que plantea importantes problemas regulatorios en torno a la privacidad de los datos, la precisión de las mediciones y la supervisión del cumplimiento normativo. Si bien la innovación se acelera, garantizar la seguridad del paciente mediante un marco regulatorio claro es fundamental para su adopción clínica.
Cabe destacar que la FDA de EE. UU. y otros organismos reguladores globales están actualizando activamente sus requisitos de certificación y modelos de evaluación de riesgos para las tecnologías de monitoreo remoto. Marcos regulatorios como la vía 510(k) de la FDA y los estándares internacionales para el Software como Dispositivo Médico (SaMD) se aplican cada vez más a las soluciones wearables y sin contacto.
Ante la creciente demanda mundial de soluciones de salud digital, los reguladores de Estados Unidos, la UE y Asia están mejorando los protocolos de certificación para dispositivos portátiles de grado médico y dispositivos de monitorización remota de pacientes, con el objetivo de garantizar su integración segura en los principales sistemas de atención sanitaria.
Énfasis de EE. UU. en la privacidad de datos y el cumplimiento normativo
Los datos de salud recopilados por dispositivos de monitorización remota de pacientes se clasifican como información altamente sensible en Estados Unidos. Para proteger la privacidad del paciente, todos los datos deben almacenarse y transmitirse mediante sistemas seguros con control de acceso, en total cumplimiento con las leyes de privacidad sanitaria. La Ley de Portabilidad y Responsabilidad del Seguro Médico (HIPAA) establece estándares nacionales claros para la protección de la información personal de salud.
Según las directrices oficiales de HealthIT.gov sobre privacidad y la HIPAA , las plataformas RPM deben garantizar que todos los procesos de transmisión, acceso y almacenamiento de datos cumplan con los protocolos legales establecidos. Estas medidas de seguridad son esenciales para prevenir el acceso no autorizado y proteger el derecho a la privacidad de los pacientes.
Panorama de reembolsos y políticas de EE. UU. para RPM
La adopción de la monitorización remota de pacientes (MPP) se ha acelerado rápidamente en Estados Unidos. Entre 2019 y 2021, el volumen total de reembolsos por servicios de MPP en los programas de Medicare y Medicaid se multiplicó por casi 19. En 2023, más de 30 estados de EE. UU. habían integrado la MPP en sus servicios de Medicaid.
Sin embargo, las políticas de reembolso varían según el estado. Existen diferencias en los tipos de dispositivos cubiertos, las poblaciones de pacientes elegibles y las afecciones específicas que se pueden monitorear. Para obtener la guía más actualizada sobre la facturación de Medicare y las tendencias de adopción por estado, consulte el informe del Centro para la Política de Salud Conectada sobre el reembolso de RPM .
Funciones principales y beneficios de los dispositivos de monitorización remota de pacientes
- Seguimiento continuo y automatizado de signos vitales como frecuencia cardíaca, presión arterial, saturación de oxígeno y frecuencia respiratoria.
- Datos en tiempo real cargados en plataformas médicas, lo que permite una rápida revisión por parte de los médicos
- Alertas de lecturas anormales, que favorecen la intervención temprana y la toma de decisiones clínicas remotas
- Animar a los pacientes a gestionar activamente su salud mediante la visibilidad de los datos y la educación.
Conclusiones clave
- Los sistemas RPM admiten dispositivos médicos, de uso doméstico o portátiles, y cada vez más, enfoques BYOD (traiga su propio dispositivo)
- Las políticas estadounidenses priorizan en gran medida la seguridad de los datos y el cumplimiento normativo según HIPAA y las normas relacionadas.
- Los programas gubernamentales están ampliando rápidamente el reembolso del RPM, pero los requisitos siguen siendo inconsistentes entre los estados
8 tipos comunes de dispositivos tradicionales de monitorización remota de pacientes

Los dispositivos tradicionales de monitorización remota de pacientes sentaron las bases para las primeras etapas de la telesalud. Con el avance de las tecnologías en la nube, la automatización y el diseño centrado en el usuario, estos dispositivos heredados siguen evolucionando junto con innovaciones más recientes, como los sistemas de monitorización sin contacto. Juntos, amplían el alcance y la precisión de la atención médica moderna.
A continuación se muestran ocho dispositivos RPM tradicionales ampliamente utilizados:
1. Monitores de presión arterial
- Monitores de brazalete (de brazo o muñeca) que miden automáticamente la presión arterial y cargan los datos vía Bluetooth o Wi-Fi a plataformas de atención médica.
- Caso de uso: Monitoreo rutinario de pacientes con hipertensión y riesgo cardiovascular.
2. Monitores de glucosa en sangre, CGM
- Medidores de glucosa en el dedo: requieren múltiples punciones diarias en el dedo para medir la glucosa.
- Monitores continuos de glucosa (CGM): Los sensores adhesivos miden continuamente la glucosa intersticial y transmiten los datos de forma inalámbrica.
- Caso de uso: Esencial para el manejo de la diabetes y el control de la glucemia.
3. Oxímetro de pulso
- Dispositivos con clip (generalmente colocados en el dedo o el lóbulo de la oreja) que miden la saturación de oxígeno en sangre (SpO₂) y la frecuencia cardíaca.
- Caso de uso: común en el monitoreo de afecciones respiratorias, EPOC y COVID-19.
4. Parches de ECG / Monitores de ritmo cardíaco
- Parches de ECG: proporcionan seguimiento del ritmo cardíaco durante varios días (por ejemplo, parche BIOBEAT).
- Monitores de ECG conectados: transmiten datos de ECG en tiempo real para diagnóstico remoto.
- Caso de uso: Detección temprana de arritmias y anomalías cardiovasculares.
5. Termómetros inteligentes
- Termómetros con Bluetooth que se sincronizan automáticamente con aplicaciones móviles o plataformas en la nube.
- Caso de uso: Se utiliza en cuidados crónicos, monitoreo posoperatorio y seguimiento de fiebre pediátrica.
6. Básculas inteligentes
- Dispositivos que miden el peso, el IMC y el porcentaje de grasa corporal y cargan los resultados en los sistemas de gestión de la salud.
- Caso de uso: Valioso para el monitoreo de condiciones crónicas y el control del peso.
7. Relojes inteligentes y pulseras de actividad
- Dispositivos portátiles con funciones de monitorización de frecuencia cardíaca, pasos, sueño y actividad. Los modelos avanzados ofrecen ECG, detección de caídas y monitorización de SpO₂.
- Caso de uso: Ideal para el seguimiento del bienestar, el apoyo en enfermedades crónicas y la adherencia al ejercicio.
8. Monitores implantables
- Dispositivos como marcapasos o monitores cardíacos insertables (ICM) que rastrean continuamente la actividad cardíaca y transmiten datos de forma autónoma.
- Caso de uso: Monitoreo a largo plazo de pacientes cardíacos de alto riesgo.
Evolución tecnológica en 2025: de los wearables a los dispositivos sin contacto
En los últimos años, las innovaciones en sensores e IA han impulsado la evolución de los dispositivos RPM, desde sistemas portátiles tradicionales hasta tecnologías de medición de constantes vitales sin contacto. Este enfoque de última generación utiliza técnicas de imagen, radar y ópticas para medir las constantes vitales sin necesidad de contacto físico, electrodos ni parches portátiles.
¿Qué es la medición de signos vitales sin contacto?
La medición de signos vitales sin contacto se refiere a la capacidad de monitorear parámetros fisiológicos como la frecuencia cardíaca, la frecuencia respiratoria, la presión arterial y la saturación de oxígeno sin tocar directamente la piel del paciente. Estas tecnologías ofrecen ventajas significativas en comodidad, higiene y escalabilidad, especialmente para poblaciones sensibles o vulnerables, como zonas desatendidas o con instalaciones hospitalarias limitadas con acceso a controles constantes del estado de salud.
Tecnologías y principios fundamentales
- Basado en imágenes (rPPG – Fotopletismografía remota)
- Utiliza cámaras RGB estándar, como las de un teléfono inteligente o una cámara web, para detectar cambios de color sutiles en el rostro y procesar signos vitales como frecuencia cardíaca, frecuencia cardíaca y presión arterial.
- Radar de ondas milimétricas (mmWave)
- Utiliza ondas de radio reflejadas para detectar los movimientos del pecho y del abdomen por minuto, calculando la frecuencia respiratoria y el ritmo cardíaco.
- Sensores de imágenes térmicas e infrarrojas
- Mida la temperatura de la superficie y el flujo sanguíneo para estimar los cambios fisiológicos.
- Cámaras de profundidad y tiempo de vuelo
- Analice micromovimientos en la superficie del cuerpo para rastrear la respiración y el pulso en tiempo real.
Comparación y avance tecnológico
| Tipo de tecnología | Beneficios clave | Limitaciones |
| rPPG (imágenes) | Más accesible; se implementa a través de una cámara y software estándar. | Sensible a la iluminación y al movimiento. |
| mmWave / Infrarrojos | Funciona bien en la oscuridad. | Costos de hardware más altos |
| ToF / Térmico | Adecuado para entornos complejos | Requiere integración de cámara de profundidad; mayores costos de hardware |
Escenarios de aplicación principales
- Centros de salud: Permite una evaluación rápida sin necesidad de desvestirse ni colocar sensores.
- Cuidado de ancianos y cuidado domiciliario: ideal para personas mayores, personas discapacitadas y tratamiento de enfermedades crónicas.
- Unidades neonatales/pediátricas: Evite la irritación de la piel causada por los parches adhesivos.
- Salud pública y detección de pandemias: apoya la detección masiva y minimiza el contacto físico.
Beneficios de las tecnologías sin contacto
- No invasivo y sin sensores: sin molestias ni sensación de cuerpo extraño
- Reduce el riesgo de infección cruzada y mejora la seguridad del cuidador.
- Transmisión de datos en tiempo real con acceso remoto
- Admite monitoreo continuo de alta frecuencia durante largos períodos
Sin contacto vs. wearables: ¿Cuál es el futuro de la monitorización de signos vitales?
Tanto las tecnologías de monitorización de constantes vitales portátiles como las sin contacto presentan ventajas y escenarios de aplicación distintivos, y cada vez se consideran más complementarias que competitivas. A medida que la innovación impulsa las aplicaciones sanitarias, se espera que las soluciones de medición de constantes vitales sin contacto (como FaceHeart) desempeñen un papel fundamental en la próxima generación de la gestión inteligente de la salud, al permitir una monitorización fluida, una implementación multientorno y una mayor privacidad de los datos.
1. La evolución de la monitorización de los signos vitales
Con el auge de la telesalud y una mayor concienciación sobre la atención médica preventiva, la monitorización remota de signos vitales —como la frecuencia cardíaca, la presión arterial, el oxígeno en sangre y la frecuencia respiratoria— se ha convertido en parte integral de la medicina moderna, la atención médica domiciliaria y la atención a largo plazo a personas mayores. Dos tecnologías dominantes están configurando el panorama: los dispositivos portátiles y los sistemas de monitorización sin contacto.
2. Dispositivos portátiles: definición, tecnología y casos de uso
Los dispositivos wearables son equipos basados en sensores que se llevan en el cuerpo para monitorizar continuamente los parámetros fisiológicos. Estos incluyen:
- Relojes inteligentes
- Bandas de fitness
- parches de ECG
- Monitores continuos de glucosa (MCG)
Estos dispositivos suelen utilizar fotopletismografía (PPG), sensores de presión o sensores químicos para monitorizar la frecuencia cardíaca, la presión arterial, el oxígeno en sangre e incluso los niveles de glucosa. Los datos se sincronizan con aplicaciones móviles o plataformas en la nube para su análisis.
Casos de uso:
- Seguimiento del rendimiento y los deportes
- Seguimiento del sueño
- Gestión de la salud personal
3. Tecnologías de medición sin contacto: definición, mecanismo y casos de uso
La medición de signos vitales sin contacto elimina la necesidad de contacto físico, dispositivos portátiles o sensores adheridos a la piel. Aprovecha las siguientes tecnologías:
- rPPG (fotopletismografía remota)
- radar de ondas milimétricas
- Imágenes infrarrojas y térmicas
Con solo una cámara o un conjunto de sensores, estas soluciones detectan la variación del tono de la piel del rostro, los movimientos del pecho o la temperatura de la superficie para estimar los signos vitales.
Casos de uso:
- Manejo de enfermedades crónicas
- Telesalud/Telemedicina
- Pacientes de edad avanzada en cuidados de larga duración
- Cuidados post-agudo
- Exámenes públicos de alto rendimiento (por ejemplo, durante pandemias)
4. Comparación de indicadores de seguimiento básicos: wearables vs. sin contacto
| Indicador de signos vitales | Dispositivos portátiles | Tecnologías sin contacto |
| Frecuencia cardíaca (FC) | Disponible | Disponible |
| Presión arterial (PA) | Apoyo parcial | Disponible (por ejemplo, FaceHeart) |
| Saturación de oxígeno (SpO₂) | Disponible | Disponible |
| Frecuencia respiratoria (FR) | Disponible | Disponible |
| Glucosa en sangre (GS) | No disponible | No disponible |
| Hemoglobina glucosilada (HbA1c) | No disponible | En desarrollo |
| Electrocardiograma (ECG) | Disponible | No compatible |
| Seguimiento de actividad | Disponible | Parcial (Requiere imágenes de IA) |
5. Comodidad, fiabilidad y experiencia de usuario
- Dispositivos portátiles:
- El uso prolongado puede causar molestias, especialmente en bebés, pacientes mayores o personas con piel sensible. Entre los problemas más comunes se incluyen la colocación incorrecta del dispositivo, olvidar recargarlo o llevarlo de forma incorrecta, lo que puede provocar lecturas incompletas o inexactas.
- Tecnologías sin contacto:
- Ofrece una experiencia completamente no intrusiva, sin sensaciones físicas ni interferencias con las actividades diarias. Esto hace que la medición de constantes vitales sin contacto sea ideal para la monitorización continua y a largo plazo de la salud, especialmente para quienes necesitan un seguimiento continuo. La ausencia de wearables mejora significativamente la fiabilidad de los datos y el cumplimiento terapéutico del paciente.
6. Exactitud de los datos y certificación médica
- Dispositivos portátiles:
- Al ser una categoría más madura, muchos dispositivos wearables ya cuentan con certificaciones de grado médico, como la autorización de la FDA o el marcado CE. Están ampliamente validados con amplios conjuntos de datos del mundo real.
- Soluciones sin contacto:
- Los recientes avances en el procesamiento de señales basado en IA han permitido mejoras significativas en la precisión de la monitorización de constantes vitales sin contacto. Soluciones como FaceHeart Vitals™, que utiliza la tecnología rPPG, han recibido la autorización 510(k) de la FDA como SaMD Clase II, lo que indica su validación regulatoria y su disponibilidad clínica.
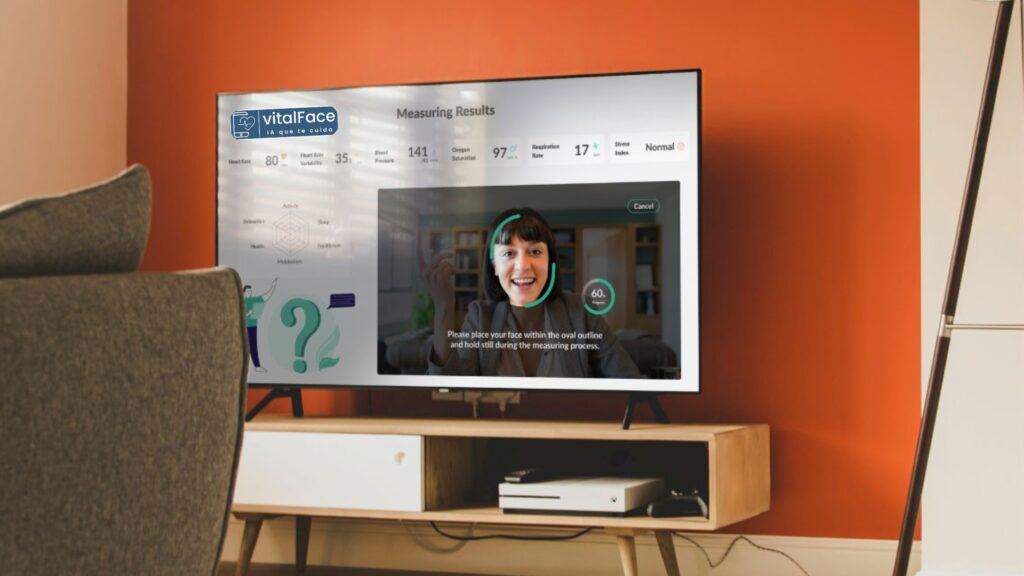
vitalFace: Impulsando la innovación en la medición de signos vitales sin contacto
vitalFace es un pionero mundial en la medición de signos vitales sin contacto y ofrece soluciones impulsadas por IA que permiten el monitoreo de grado médico de la frecuencia cardíaca, la frecuencia respiratoria, la presión arterial y el oxígeno en sangre, todo a través de cámaras cotidianas en teléfonos inteligentes, tabletas, computadoras portátiles o espejos inteligentes.
La tecnología se basa en la fotopletismografía remota (rPPG), que analiza sutiles cambios en el color de la piel del rostro para extraer datos de signos vitales. La solución es la única en el mercado que cuenta con la autorización 510(k) de la FDA como SaMD Clase II y está diseñada con procesamiento de IA integrado para garantizar la máxima privacidad de los datos: ninguna imagen sale del dispositivo.
Esta tecnología no solo es adecuada para hospitales y centros de atención a largo plazo, sino que también es altamente escalable para la gestión de la salud empresarial, la detección de riesgos de seguros y el monitoreo del bienestar en el hogar.
Avances clave de la solución de monitoreo sin contacto de vitalFace
- Implementación de SDK solo de software
- No se requiere hardware especializado: las mediciones se pueden realizar a través de cámaras frontales o traseras en teléfonos inteligentes, tabletas o computadoras portátiles.
- Sincronización de múltiples parámetros
- Seguimiento simultáneo de la frecuencia cardíaca, frecuencia respiratoria, presión arterial y SpO₂.
- Aprobación regulatoria
- Certificado por la FDA de EE. UU. según 510(k) como software de grado médico.
- Privacidad en la computación de borde por diseño
- Todo el procesamiento se realiza localmente en el dispositivo, lo que garantiza la protección completa de los datos biométricos.
- Escenarios de implementación versátiles
- Integración perfecta en sistemas clínicos, plataformas de atención a personas mayores, programas de bienestar corporativo y aplicaciones de seguros digitales.
- Experiencia de usuario sin fricciones
- Sin contacto y cómodo: ideal para el cumplimiento a largo plazo y la adopción por parte del usuario.